5. Unterschiede in Ursachen, Verlauf und Behandlung
Die Unterschiede zwischen Gingivitis und Parodontitis zeigen sich nicht nur in ihren Ursachen, sondern auch in der Art der Behandlung und den langfristigen Folgen.
Ursachen: Gingivitis vs. Parodontitis
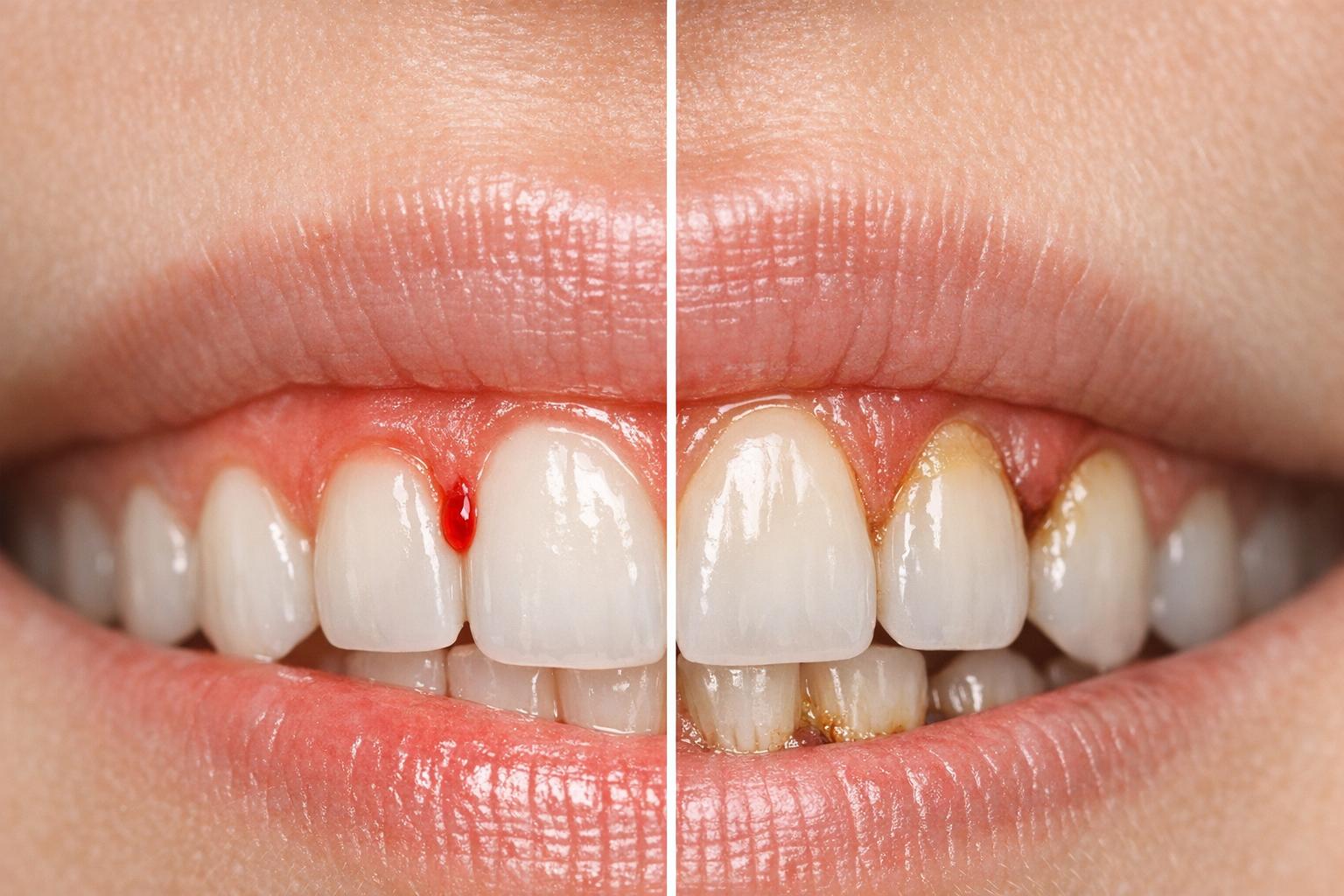
Bei einer Gingivitis bleibt der Zahnhalteapparat intakt, da die Entzündung lediglich das Zahnfleisch betrifft. Parodontitis hingegen entwickelt sich, wenn die Gingivitis unbehandelt bleibt. Die Entzündung breitet sich aus, und das Immunsystem reagiert auf den gestörten Biofilm. Dabei schädigen nicht nur Bakteriengifte, sondern auch körpereigene Enzyme das Bindegewebe und den Kieferknochen. Die Bakterien dringen in die Zahnfleischtaschen ein und verursachen dauerhafte Schäden.
„Grundsätzlich gilt: Ohne Bakterien keine Parodontitis." – KZBV (Kassenzahnärztliche Bundesvereinigung)
Ein kritischer Punkt: Innerhalb von 72 Stunden kann Plaque zu Zahnstein verhärten, der nur noch professionell entfernt werden kann. Bei Rauchern wird die Diagnose erschwert, da Nikotin die Durchblutung hemmt und Warnsignale wie Zahnfleischbluten unterdrückt.
Diese Unterschiede in der Entstehung erklären, warum die Heilungsmöglichkeiten und Langzeitfolgen so unterschiedlich sind.
Reversibilität und Langzeitrisiken
Der größte Unterschied liegt in der Heilbarkeit. Gingivitis ist durch sorgfältige Mundhygiene und professionelle Zahnreinigung vollständig rückgängig zu machen. Sobald Plaque und Zahnstein entfernt sind, regeneriert sich das Zahnfleisch.
Parodontitis hingegen verursacht dauerhafte Schäden am Zahnhalteapparat. Der abgetragene Knochen kann nicht wieder aufgebaut werden. Die Behandlung zielt darauf ab, das Fortschreiten der Erkrankung zu stoppen. In Deutschland sind etwa 10 Millionen Menschen von schweren Formen der Parodontitis betroffen. Ohne Behandlung drohen nicht nur Zahnverlust, sondern auch gesundheitliche Risiken wie Herz-Kreislauf-Erkrankungen, Schlaganfälle oder Komplikationen bei Diabetes.
„Je früher Parodontitis erkannt wird, desto leichter lässt sie sich unter Kontrolle halten." – InformedHealth.org
Da Parodontitis oft schmerzfrei verläuft, wird sie auch als „stille Krankheit" bezeichnet. Viele bemerken sie erst, wenn die Zähne locker werden. Deshalb ist der Behandlungsansatz deutlich aufwendiger als bei einer Gingivitis und reicht von häuslicher Pflege bis hin zu umfassenden zahnärztlichen Eingriffen.
Häusliche Pflege vs. professionelle Behandlung
Bei Gingivitis genügen in der Regel Maßnahmen zu Hause: Mindestens zweimal täglich Zähneputzen für drei Minuten und die tägliche Reinigung der Zahnzwischenräume mit Interdentalbürsten. Zusätzlich sollte einmal jährlich eine professionelle Zahnsteinentfernung erfolgen, die von der gesetzlichen Krankenversicherung übernommen wird.
Die Behandlung von Parodontitis erfordert jedoch zahnärztliche Interventionen. Dazu gehören Scaling und Wurzelglättung, bei denen bakterielle Ablagerungen unter dem Zahnfleisch entfernt und die Wurzeloberflächen geglättet werden. In schwereren Fällen sind chirurgische Eingriffe oder ein Knochenaufbau notwendig. Um Rückfälle zu vermeiden, wird eine unterstützende Parodontaltherapie (UPT) alle drei bis sechs Monate empfohlen.
Die gesetzliche Krankenversicherung übernimmt die Kosten für eine systematische Parodontitis-Behandlung, sofern sie medizinisch notwendig ist. Allerdings müssen Patienten die Kosten für eine professionelle Zahnreinigung (PZR), die oft vor der Behandlung empfohlen wird, meist selbst tragen. Nach der Behandlung sollten Zahnbürsten und Interdentalbürsten ausgetauscht werden, um eine erneute Bakterienansiedlung zu verhindern.
Etwa 90 % der über 75-Jährigen in Deutschland sind von Parodontitis betroffen. Das zeigt, wie entscheidend frühzeitige Prävention und regelmäßige Kontrolluntersuchungen sind.